Ce este Ciroza hepatică?
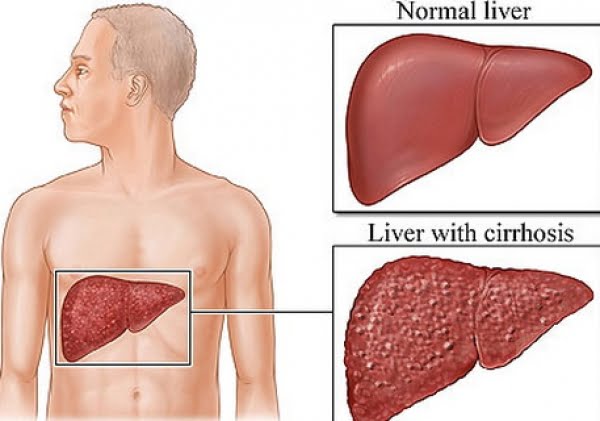
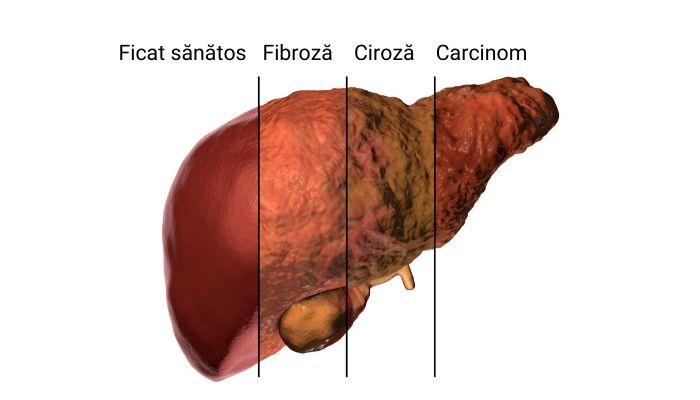
Ciroza hepatică sau simplu, ciroza, este forma finală a celor mai multe boli de ficat.
Ficatul este unicul organ cu proprietatea de a se autoregenera. Autoregenerarea are loc fie în urma unei hepatectomii parțiale (scoaterea chirurgicală a unei părți a ficatului), fie în urma agresiunii diverșilor agenți chimici toxici, precum alcoolul și drogurile. Totuși, în urma lezării cronice, celulele hepatice nu se mai regenerează în mod corespunzător, fiind înlocuite de țesut cicatricial, fără funcție fiziologică.
Astfel, ciroza reprezintă înlocuirea în masă a celulelor hepatice sănătoase, funcționale, cu țesut conjunctiv cicatriceal, şi implicit, pierderea funcțiilor ficatului.
Ciroza hepatică – Cauzele acesteia?
Cauzele principale ale cirozei sunt:
- Hepatita alcoolică
- Hepatita B cronică
- Hepatita C cronică
- Steatohepatita non-alcoolică (o formă severă de ficat gras non-alcoolic)
Cauze mai puțin întâlnite sunt:
- Colangita biliară primitivă
- Reacții autoimune (precum hepatitele autoimune)
- Insuficiența cardiacă
- Boala Wilson
- Hemocromatoza ereditară
Care sunt simptomele cirozei hepatice?
Ciroza poate fi asimptomatică până în stadiile târzii. Când apar, simptomele sunt numeroase și foarte variate, în funcție de stadiul bolii. Acestea pot fi:
- Oboseală
- Slăbiciune
- Lipsa poftei de mâncare
- Pierderea în greutate sau creștere bruscă în greutate
- Greață
- Disconfort sau chiar durerea în etajul abdominal superior drept, în zona ficatului
- Manifestări neurologice (deficite cognitive, confuzie, pierderea memoriei, dereglarea somnului și schimbări de personalitate)
- Destinderea abdomenului (ascită)
- Picioare umflate
- Mâncărimi generalizate (prurit)
- Urină închisă sau foarte închisă la culoare
- Îngălbenirea pielii și a ochilor (icter)
- Steluțe vasculare (vase în formă de pânză de păianjen la suprafața pielii)
- Înroșirea palmelor (eritem palmar)
- Ginecomastie (dezvoltarea sânilor la bărbat)
- Pierderea masei musculare
- Perioade menstruale anormale
- Hipogonadism (impotență, infertilitate, atrofie testiculară)
- Pierderea pilozității axilare și de pe piept
- Vase mari, dilatate, evidente pe suprafața abdomenului
- Învinețire ușoară
- Sângerări persistente, spontane sau la traumatisme minore
Cum se diagnostichează ciroza hepatică?
Diagnosticul de ciroză poate fi suspectat după analize de sânge, examen clinic și istoricul pacientului. Următoarea etapă este investigația imagistică, eventual urmată de biopsie hepatică.
Investigația imagistică rezidă în ecografie abdominală, care poate fi urmată, dupa caz, de CT sau de RMN.
Biopsia hepatică este standardul de aur în ceea ce privește diagnosticul cirozei. Totuși, fiind o manevră invazivă ce implică anumite riscuri semnificative, se lasă la urmă, dacă celelalte investigații s-au dovedit a fi neconcludente.
Ciroza, fiind o boală silențioasă, poate fi descoperită și la analize de sânge de rutină, reprezentând încă un motiv pentru efectuarea analizelor periodic. Următorii parametri pot fi modificați în ciroza hepatică:
- Trombocitele sunt scăzute (trombocitopenie)
- Transaminazele AST (GOT) și ALT (GPT) sunt crescute moderat, dar pot fi și normale.
- ALP (fosfataza alcalină) este crescută.
- GGT (gama-glutamiltransferaza) este crescuta, mai ales la consumatorii de etanol sau droguri.
- TP (timpul de protrombină) sau INR crescut.
- Bilirubina normală sau crescută.
- Albuminele sunt scăzute.
Pentru elucidarea cauzei bolii, se pot efectua și alte teste de laborator:
- Teste serologice pentru hepatite virale și autoanticorpi pentru cele autoimune
- Feritina și saturația transferinei pentru hemocromatoza, cupru și ceruloplasmina pentru boala Wilson
De asemenea, de mare valoare diagnosticã poate fi FibroMax, un test complet de diagnosticare pentru diversele afectiuni hepatice. Se realizează fără durere, este ușor de utilizat și nu este costisitor, oferind în același timp standarde înalte de performanță.
Cum se tratează ciroza hepatică?
În funcție de etiologia bolii, tratamentul diferă. Întrucât leziunile cirozei sunt ireversibile, scopul tratamentului este să oprească degenerarea progresivă a ficatului.
Ciroza cauzată de alcool are ca indicație de primă intenție încetarea consumului etilic. Ciroza cauzată de hepatite este tratata prin medicamentele aferente tipului de hepatită. Cirozele provocate de boala Wilson sau de supraîncărcarea cu fier sunt tratate prin chelatori de cupru, respectiv de fier.
Indiferent de cauza bolii, consumul de alcool și alte substanțe toxice este vehement descurajat. Mai mult, este necesară evitarea anumitor medicamente, întrucât acestea pot fi hepatotoxice, cum este, de exemplu, ibuprofenul.
Care sunt complicațiile cirozei hepatice?
Complicațiile reprezintă patologii asociate bolii de fond, care de cele mai multe ori pot pune viața în pericol. Complicațiile cirozei hepatice sunt:
- Varicele esofagiene și gastrice. Hipertensiunea portalã din ciroza hepatică duce la dilatarea și destinderea anumitor vase din corp. Unele din aceste vase, odată supuse la o presiune mare, sunt susceptibile la rupere. Astfel de vase se află la nivelul esofagului și la nivelul stomacului. În cazul ruperii, reprezintă o urgență terapeutică și pot duce la moartea pacientului.
- Encefalopatia hepatică. Pierderea funcției hepatice conduce la acumularea de compuși toxici în organism. Astfel de compuși ajung la creier, unde își exercită efectele toxice. Efectele se manifestă prin tulburări neurologice, de la confuzie ușoară până la comă.
- Peritonită bacteriană spontană. Lichidul acumulat în abdomen (ascita) se poate infecta, fapt care duce la peritonită bacteriană spontană, o afecțiune cu un grad ridicat de mortalitate.
- Carcinomul hepatocelular. Reprezintă un tip de cancer care se dezvoltă primar la nivelul ficatului. Este cea mai frecventă cauză de moarte printre pacienții cu ciroză.
Care sunt factorii de risc care predispun la dezvoltarea cirozei hepatice?
- Consum ridicat, cronic de alcool
- Hepatita B, C și D. Factori de risc îl reprezintă și comportamentele care pot duce la infecția cu virusurile hepatitice, cum sunt folosirea la comun a acelor sau contactele sexuale neprotejate.
- Obezitatea
- Utilizarea hormonilor steroizi, anabolizanți
- Diabet
- Expunere repetată la substanțe toxice, precum arsenul
Factorii expuşi anterior devin deosebit de favorizanţi pentru apariţia cirozei şi a complicaţiilor acesteia, mai ales dacã se întâmplã sã coexiste multiplu.
Când să ne facem griji și să ne hotărâm să ne programăm la medic?
Cănd știm că avem unul sau mai mulți factori favorizanți, un stil de viața dezordonat și, mai ales, când avem simptome, chiar și aparent banale dar persistente. Atunci, trebuie să ne adresăm medicului și să începem cu un prim pas: analizele de bază ale sângelui și urinii.
Vezi mai multe despre Dr. Bogdan Mazilu, Medic Gastroenteorologie